Embolizzazione/stenting di sanguinamento
Descrizione
Trattamento in emergenza/urgenza del paziente sanguinante
Indicazioni
- Sanguinamento attivo in regione non comprimibile
Assenza di indicazioni
- Minimo sanguinamento in regione comprimibile in paziente ricoagulabile
- Assenza di sanguinamento attivo anche in presenza di ematoma
Controindicazioni
- Se procedura salva vita in regima di urgenza non controindicazioni assolute
Valutazione della procedura
Prima di procedere per un trattamento endovascolare del sanguinamento valutare se il sanguinamento può essere controllato tramite compressione e sospensione di eventuali anticoagulanti
Valutazione del caso
- Valutazione clinica dell'entità e della estensione dell'ematoma
- Valutare se la sede è comprimibile o meno
- le regioni addominali o traciche profonde non sono comprimibili
- la presenza di lesioni cutanee (ulcere, ustioni) o fratture che rendano una regione superficiale incomprimibile
- le regioni ascellari o inguinali non sempre sono facilmente comprimibili
- i pazienti obesi sono più difficilmente trattabili con compressione
- Valutare se il paziente assume anticoagulanti o antiaggreganti e se può interrompere la terapia
- Valutare la discesa dell'emoglobina
- Presenza di sintomi di shock emorragico
- tachicardia sinusale (120bm)
- ipertensione (fino a 200/100mmHg)
- pallore cutaneo
- sudorazione
- astenia
Esami di laboratorio
- Valutare il valore di emoglobina (Hb)
- Valutare le misurazioni seriate di emoglobina (Hb) per valutare la velocità di decrmento
- valutare ematocrito (Hct) e tenere conto della quantità di terapia endovenosa somministrata per valutare eventuale emodiluizione
- tenere conto di eventuali trasfusioni
Imaging
- Necessaria Angio-TC (Basale, Arteriosa precoce vascolare, Venosa ed eventuale tardiva) con FOV mirato sull'ematoma
- durante la refertazione nel caso in cui non sia presente un blush evidente ma solo alcuni spot di sanguinamento di difficile individuazione può essere una buona pratica indicare serie e slice in cui si trova l'immagine a cui ci si riferisce
- Valutare anatomia vascolare
- sede di accesso femorale comune
- tratto iliaco
- variabili anatomiche
- angolo arterie target
Trattamento compressivo
- Interrompere terapie anticoagulanti e antiaggreganti
- Comprime l'arto interessato con tensoplast
- nel caso di regione ascellare o inguinale posizionare pacchetti di garze nel cavo per aumentare la compressione
- Mantenere la compressione per 6-12 ore monitorando il tratto distale dell'arto per valutare eve
- Controllare l'interruzione del sanguinamento mediante emocromo (Hct), se stabile non ulteriori indicazioni all'embolizzazione
- Nel caso di forte variazione dell'emboglobina ripetere Angio-TC per rivalutare l'indicazione all'embolizzazione
Preparazione del paziente
- Valutare stabilità emodinamica
- Preparare sacche nel caso sia necessaria una trasfusione
Materiali
- Stent
- Spirali
- Colla
- densità variabile in base alla diluizione, più diluita più in grado raggiungere le aree terminali.
- Microparticelle
- non usare in cute e tessuti suerficiali
- embolizzano e creano escare cutane
- non usare in cute e tessuti suerficiali
- Plug
- Onyx
Esecuzione della procedura
Procedura da eseguire con supporto anestesiologico in Sala; non necessariamente per la sedazione ma nel caso di deterioramento della condizione emorragica è necessario poter contare su supporto rianimatorio.
- Disinfezione
- Campo sterile
- Anestesia locale
- Accesso vascolare
- Puntura ecoguidata con ago 18G
- immagine ecografica di corretto accesso vascolare
- Filo guida starter
- conferma fluoroscopica di corretto accesso vascolare
- Introduttore 5F
- lavaggio introduttore con 10mL di fisiologica
- conferma fluoroscopica con mezzo di contrasto di corretto accesso in arteria femorale comune
- Puntura ecoguidata con ago 18G
- Navigazione
- Tecniche di embolizzazione
- Embolizzazione con colla "Glubran"
- Embolizzazione con particelle
- 1 ciotola sterile
- fiala di particelle di diametro congruo
- siringa in policarbonato da 1mL o da 3mL
- oppure siringhe da 2,5mL
Gestione clinica peri-procedurale
- Trasfondere il paziente
Controllo post-procedurale
Referti prefatti
EMORRAGIA ARTERIA EPATICA DESTRA | STENT
Procedura eseguita in emergenza a paziente intubato, consenso informato non raccoglibile.
Mediante guida ecografica si posiziona introduttore 6F in a. femorale comune sinistra.
Si esegue angiografia in plurime proiezioni dell'a. epatica comune che evidenzia spandimento attivo di mdc come da soluzione di continuo all'origine dell'a. epatica destra e fistola con la vena porta.
Si procede al rilascio di stent-graft su pallone tipo Bentley BeGraft 5mmx22mm all'origine dell'a. epatica destra.
Si esegue controllo angiografico che evidenzia persistenza di minimo spandimento di mdc.
Si procede a rimodellamento dello stent mediante catetere a palloncino 6mm.
Si esegue controllo angiografico che evidenzia regolare posizonamento dello stent e assenza di immagini riferibili a spandimenti attivi di mdc ma presenza di importante spasmo dell'a. epatica destra distale.
Al controllo angiografico finale effettuato dopo oltre 20min si osserva stent-graft pervio, buon flusso in arteria epatica destra, flusso molto rallentato in arteria epatica sinistra, flusso rallentato in a. gastroduodenale, assenza di spandimenti attivi di mdc e assenza di immagini riferibili a fistole con il sistema portale.
Si lascia in sede introduttore arterioso femorale comune sinistro 7F.
Somministrati:
- 500mg di Flectadol EV;
- 4000 U di Eparina EV
Necessaria doppia antiaggregazione per almeno tre mesi.
ASSENZA DI SPANDIMENTI ATTIVI | NON EMBOLIZZAZIONE
Consenso informato firmato.
Accesso femorale comune destro 5 F US guidato.
Cateterizzazione selettiva del tripode e del ramo destro dell'arteria epatica.
Studio angiografico che evidenzia il sovvertimento strutturale del fegato con multiple aree di alterata vascolarizzazione ma senza evidenti spandimenti attivi di MdC.
Cateterizzazione selettiva del ramo dell'arteria epatica originante dall'arteria mesenterica superiore che vascolarizza i restanti segmenti epatici di destra.
Studio angiografico che conferma il diffuso sovvertimento della vascolarizzazione epatica ma non evidenzia spandimenti attivi di MdC riferibili a sanguinamento in atto.
Si esegue nuovo studio angiografico del tripode che conferma l'assenza di spandimenti attivi di MdC.
Si lascia in sede introduttore arterioso in attesa di monitoraggio del paziente.
In caso di sospetto di sanguinamento si consiglia esecuzione di esame angio TC per rivalutazione e ricerca di sede del sanguinamento.
Si rimuove l'introduttore femorale comune destro.
Emostasi ottenuta mediante sistema di chiusura tipo AngioSeal.
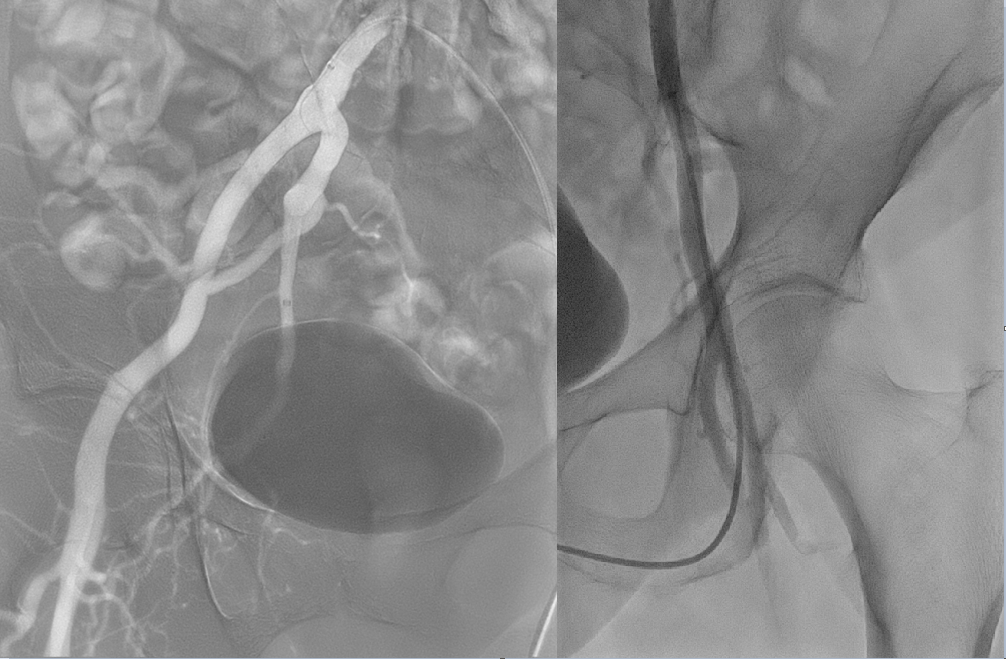
PSEUDOANEURISMA ARTERIA GLUTEA INFERIORE | GLUBRAN
Procedura eseguita in regime d'urgenza.
Previa anestesia locale con lidocaina sotto guida ecografica e fluoroscopica si esegue accesso vascolare retrogrado in aretira femorale superficiale sinistra e si posiziona introduttore vascolare 5F della lunghezza di 45cm.
Successivamente a cross della biforcazione iliaca si effetta un cateterismo selettivo dell'arteria ipogastrica destra e successivamente dell'arteria glutea inferiore da cui si esegue una studio angiografico che documenta la presenza di uno pseudoaneurisma in corrispondenza di un ramo terminale della stessa.
Tramite cateterizzazione super-selettiva, mediante microcatetere (Echelon 10) e microguida, di tale ramo si procede alla sua embolizzazione mediante iniezione di una miscela di Glubran 2 e Lipiodol (1:3).
Al controllo angiografico finale si documenta completa deafferentazione del ramo trattato e assenza di ulteriori spadimenti attivi di MdC.
Si ottiene emostasi dell'accesso vascolare mediante compressione manuale e confezionamento di medicazione elasto-compressiva.
Non si segnalano complicanze peri-procedurali.
A segutio della procedura si indica:
- Monitoraggio dei parametri vitali;
- Monitoraggio della sede dell'accesso vascolare a livello dell'inguine di sinistra;
- Immobilità del'arto inferiore di sinistra per 6-8h.
Follow-up nel tempo dopo la procedura
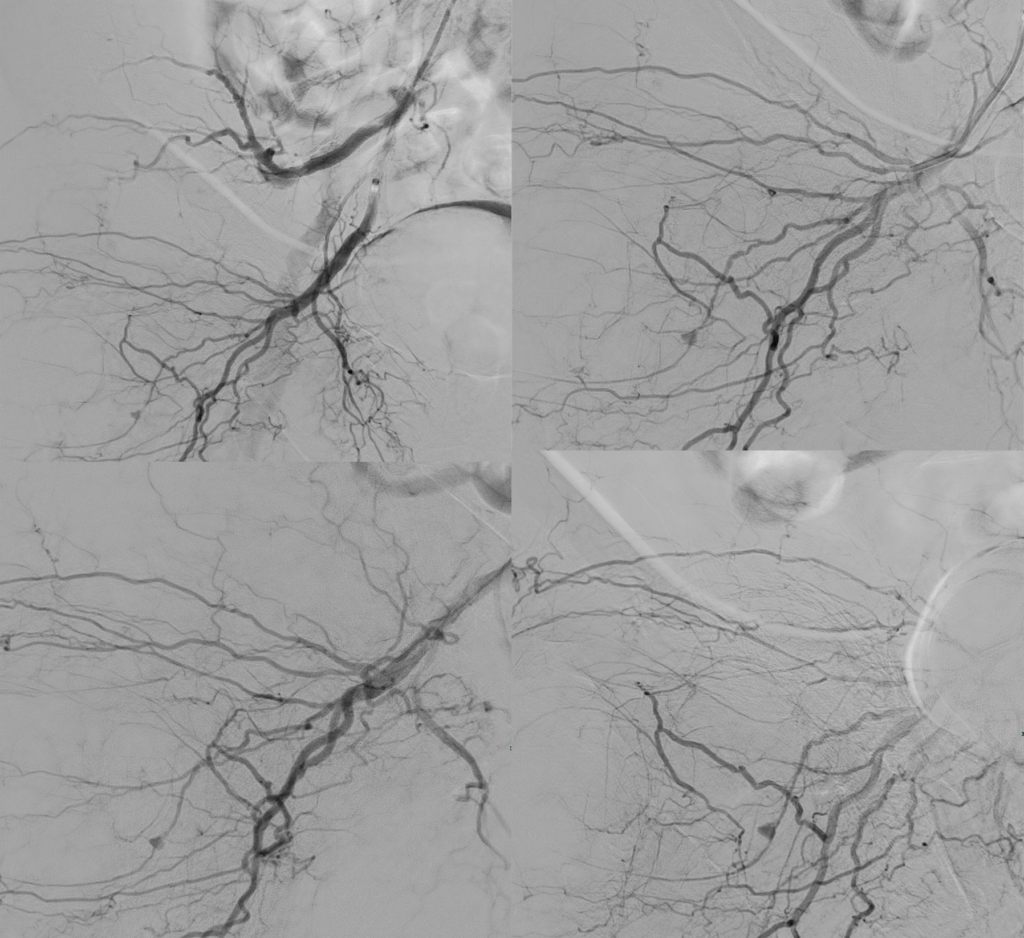
Casi clinici & esempi di embolizzazioni
- Glubran 2+Lipiodol (1:3) + Spirale Stryker } microcateterismo selettivo di arteria derivante da arteria femorale profonda e sucessivo coiling di fistola artero-venosa di riformento da collaterale
- Glubran 2+Lipiodol (1:2) } microcateterismo selettivo di diramazioni arteriose di arteria ascellare sinistra
- Glubran 2+Lipiodol (1:2) } microcateterismo selettivo di arteria epigastrica sinistra
- Microparticelle 150-250 } microcateterismo selettivo di diramazioni arteriose di arteria ascellare sinistra
- Microparticelle 250-350 } microcateterismo selettivo di IV arteria lombare
- Angiomoilipoma sanguninate (nuovo riscontro), donna, 55 anni, non comorbidità, da 11g/dL a 7 g/dL di Hb in poche ore, pallida, astenica, dolore addominale, tachicardia sinusale, sudore, shock emorragico
- Doppia arteria renale, sanguinante da diramazione segmentaria
- Spirali Cerenovus Galaxy G3 + Glubran 2+Liopodol (1:3) 10mL } microcateterismo selettivo di arteria renale segmentaria
- Doppia arteria renale, sanguinante da diramazione segmentaria