📄 Anamnesi
Allergie
Ha qualche allergia o intolleranza?
Ha mai avuto reazioni allergiche gravi a farmaci o vaccini?
Se sì, cosa le viene?
Ha mai avuto uno shock anafilattico o episodi di broncospasmo?
Ha mai avuto episodi che hanno richiesto di accedere in Pronto Soccorso, quanto è stato lì? La hanno ricoverata, se sì per quanto?
- non riferite
- nega allergia, nega asma, nega episodi di shock anafilattico o broncospasmo
- allergie minori, riferisce di non aver mai avuto episodi di shock anafilattico o broncospasmo
- oculorinite allergica
- asma
- allergico a ______ con eritema cutaneo
Comorbidità (APR)
Ha altre malattie di rilievo per cui è seguito dal suo Medico o da qualche Specialista?
- Asma
- BPCO
- Diabete mellito
- Ipertensione arteriosa
- Malattie oncologiche
- diagnosi
- stadio
- terapia
- follow-up regolare?
- Pregressi eventi cardiovascolari o cerebrovascolari
Abitudini
Quante sigarette fuma al giorno?
Quanti bicchieri di vino beve ai pasti?
Quanto beve in generale?
Fa attività fisica? Se sì, di che tipo e quante volte a settimana?
Dorme regolarmente? Quanto ore a notte?
- Fumo
- sigarette/giorno
- Alcol
- bicchieri(alcolico)/giorno
- Attività fisica
- quale tipo?
- quante volte a settiamana?
- Sonno
- regolare?
- quanto dorme?
Anamnesi ginecologica
Potrebbe essere in gravidanza?
Sta allattando?
- Menarca
- già in età fertile
- Gravidanza
- nega
- non escludibile
- mese di gravidanza
- Allattamento
- Menopausa
- non più in età fertile
Farmacologica
Che farmaci assume abitualmente ogni giorno?
- Quali farmaci?
- Quale dose?
- Presciritti da chi?
- MMG
- Medico Specialista
- su consiglio del farmacista
- auto-prescritti
- Esenzioni
- Farmaci in nota
- Piani terapeutici
Sintomi (APP)
Che cosa è successo?
Sente dolore da qualche parte? Se sì da quanto?
Se dovesse da un numero a questo dolore da 1 a 10 che numero darebbe?
- Febbre
- quanto ha di febbre?
- da quanto tempo?
- è regolare o varia nella giornata?
- sale alla sera?
- fino a quanto arriva?
- Dolore
- dove ha dolore?
- da quanto tempo?
- è un dolore costante o varia nella giornata?
- quantificare in scala da 1 a 10
Modello di inquadramento anamnestico breve
Modello di anamensi breve applicabile in tutti i contesti che riassume, in linguaggio semplice e comprensibile a tutti, in tre domande le informazioni fondamentali da conoscere in un Paziente.
- Ha malattie di rilievo per le quali è seguito regolamente da medici specialisti?
- Assume dei farmaci quotidianamente?
- Ha mai avuto reazioni allergiche gravi a farmaci?
Modello di inquadramento anamnestico approfondito
Modello di anamensi approfondito che contiente le domande necessarie per avere un inquadramento strutturato di un Paziente.
Rappresenta un inquadramento avanzato utile in contesti specifici e spesso eccessivo in una valutazione breve; molte domande mirano ad approfondire elementi che possono non risultare immediatamente chiari al Paziente e possono richiedere spiegazioni.
- Mi conferma il suo nome, cognome e data di nascita
- Ha malattie di rilievo per le quali è seguito regolamente da medici specialisti?
- soffre di diabete?
- soffre di insufficienza epatica?
- soffre di insufficienza renale?
- soffre di insufficienza cardiaca?
- soffre di ulcera gastrica o di sanguinamenti gastrointestinali?
- si è mai sottoposto a procedure o interventi chirurgici?
- Assume dei farmaci quotidianamente?
- assume cortisonici?
- assume anticoagulanti o antiaggreganti?
- assume antipertensivi?
- assume ipoglicemizzanti orali?
- assume psicofarmaci, nello specifico antidepressivi o ansiolitici?
- Ha qualche allergia?
- ha mai avuto reazioni allergiche a farmaci, alimenti o vacini?
- ha mai avuto uno shock anafilattico?
- le è mai stata formualta la diagnosi di mastocitosi?
- Attualmente è in gravidanza oppure sta allattando?
👨🏼⚕️ Esame obiettivo generale
Stato di Idratazione
- Cute o mucose aride / ben idratate
Mobilità
- Deambulazione sciolta / impacciata (esiti ICTUS) / claudicante (vasculopatia periferica)
Decubito
- Indifferente: il paziente può assumere qualsiasi posizione senza difficoltà
- Preferito: il paziente preferisce una determinata posizione per sollievo
- Obbligato: il paziente deve assumere una determinata posizione per evitare sofferenza
- Decubito ortopnoico: tipico dello scompenso cardiaco, con il paziente in posizione seduta
Segni Vitali
- Stato di coscienza
- Paziente vigile: risponde prontamente agli stimoli verbali e fisici.
- Sonnolenza: risveglio facile con stimoli leggeri, ma ritorno rapido al sonno senza stimoli.
- Stupor: risveglio solo con stimoli dolorosi, risposte motorie minime.
- Coma: assenza di risposte significative a stimoli dolorosi. Aspetto / Sofferenza
- Aspetto generale e sofferenza
- Aspetto sano: colorito normale, buon turgore cutaneo.
- Segni di sofferenza: pallore, cianosi, ittero, disidratazione, sudorazione profusa.
- Espressioni facciali: possono indicare dolore, disagio, ansia o altre condizioni emotive.
- Polso
- Frequenza: normale (60-80 bpm), bradicardia (<60 bpm), tachicardia (>100 bpm).
- Ritmo: regolare, aritmia sinusale respiratoria, extrasistolia, fibrillazione atriale.
- Ampiezza: polso ampio (ipertrofia ventricolo sinistro), polso piccolo (tachicardia, stenosi mitralica/aortica).
- Durata: polso celere (insufficienza aortica), polso tardo (stenosi aortica).
- Forza: energico, debole.
- Simmetria: uguaglianza tra i polsi delle diverse sedi .
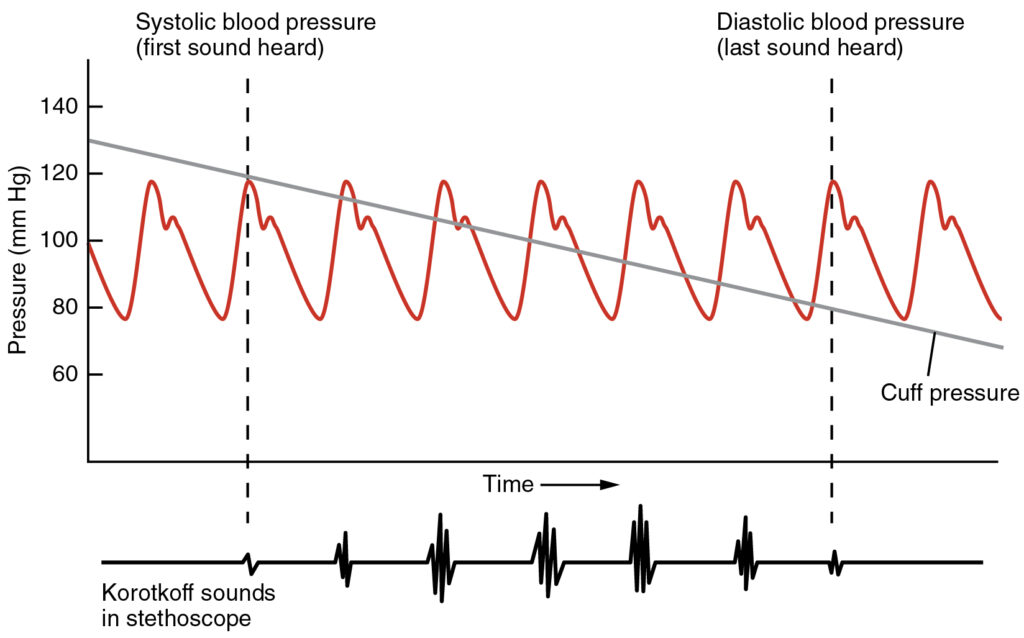
- Pressione arteriosa (PAO)
- Sistolica: pressione durante la contrazione ventricolare.
- Diastolica: pressione durante il rilassamento ventricolare.
- Metodo: misurazione in clino- ed ortostatismo per valutare l’eventuale ipotensione ortostatica .
- Frequenza respiratoria (FR)
- Normale: tra 12 e 20 atti/min.
- Tachipnea: frequenza respiratoria aumentata (>20 atti/min), indicativa di ipossia, acidosi metabolica.
- Bradipnea: frequenza respiratoria ridotta (<12 atti/min), osservabile in stati di alcalosi metabolica, depressione del SNC.
- Apnea: assenza di respirazione.
- Temperatura corporea (TC)
- Valori normali: circa 36.5-37.5°C.
- Febbre: > 37°C, indicativa di infezioni, neoplasie, traumi, infarto miocardico, anemia emolitica.
- Iperpiressia: > 41°C, emergenza medica.
- Ipotermia: < 35°C, può indicare esposizione al freddo, shock, intossicazioni.
- Pallore/Cianosi
- Pallore: Ridotta visibilità dell'ossiemoglobina, visibile in congiuntive, labbra, lingua, letto ungueale.
- Causata da riduzione del flusso ematico nei vasi superficiali (sincope, shock) o da ridotta quantità di ossiemoglobina (anemia).
- Cianosi: Colorazione blu-violacea della pelle e delle mucose, causata da aumento dell’emoglobina ridotta (> 5 g/dl).
- Può essere centrale (labbra, lingua, mucose, letto ungueale) per pneumopatia o cardiopatia, o periferica (dita delle mani) per insufficienza cardiaca, malattie vascolari periferiche, sindrome di Raynaud, shock.
- Pallore: Ridotta visibilità dell'ossiemoglobina, visibile in congiuntive, labbra, lingua, letto ungueale.
- Turgore venoso giugulare / Dispnea
- Turgore venoso giugulare:
- valutabile con il paziente in posizione inclinata a 45 gradi, è segno di pressione venosa aumentata, spesso associata a scompenso ventricolare destro o pericardite costrittiva.
- Caratteristiche:
- Onda “a”: contrazione atriale.
- Depressione x: rilassamento atriale.
- Onda “v”: sistole ventricolare.
- Depressione y: apertura della tricuspide.
- Dispnea: Difficoltà respiratoria che può essere valutata mediante l’osservazione dei segni di fatica respiratoria, come la posizione ortopnoica (necessità di stare seduti per respirare meglio) e il numero di cuscini usati durante il sonno .
- Turgore venoso giugulare:
Colorito
- Rosso: aumentata visibilità dell'ossiemoglobina
- Itterico: aumento della bilirubinemia, colpisce prima le sclere (subittero)
- Cianotico: aumento dell’emoglobina ridotta, indicativo di pneumopatia o cardiopatia
- Pallido: ridotta visibilità dell'ossiemoglobina, più evidente in congiuntive, labbra, lingua, letto ungueale
Polso
- Frequenza: normale (60-80 bpm), bradicardia (<60 bpm), tachicardia (>100 bpm)
- Ritmo: aritmia sinusale respiratoria, extrasistolia, fibrillazione atriale
- Ampiezza: polso ampio/grande, polso piccolo, polso filiforme
- Durata: polso celere, polso tardo
- Diseguaglianza: polsi isosfigmici o anisfigmici
Esame delle vene giugulari
- Osservazione delle vene giugulari in posizione clinostatica o durante il torchio addominale
- Turgore e pulsatilità delle vene giugulari in posizione inclinata a 45 gradi
🫀Esame obiettivo cardiovascolare
- Ispezione: bozza precordiale, reticoli venosi superficiali
- Palpazione: fremiti da soffi di bassa frequenza
- Percussione: posizione e dimensioni del cuore
- Auscultazione:
- Frequenza e ritmo cardiaco
- Caratteristiche dei toni cardiaci (I, II, III, IV)
- Soffi cardiaci: caratteristiche e intensità
- Rumori aggiunti
Esame obiettivo vascolare
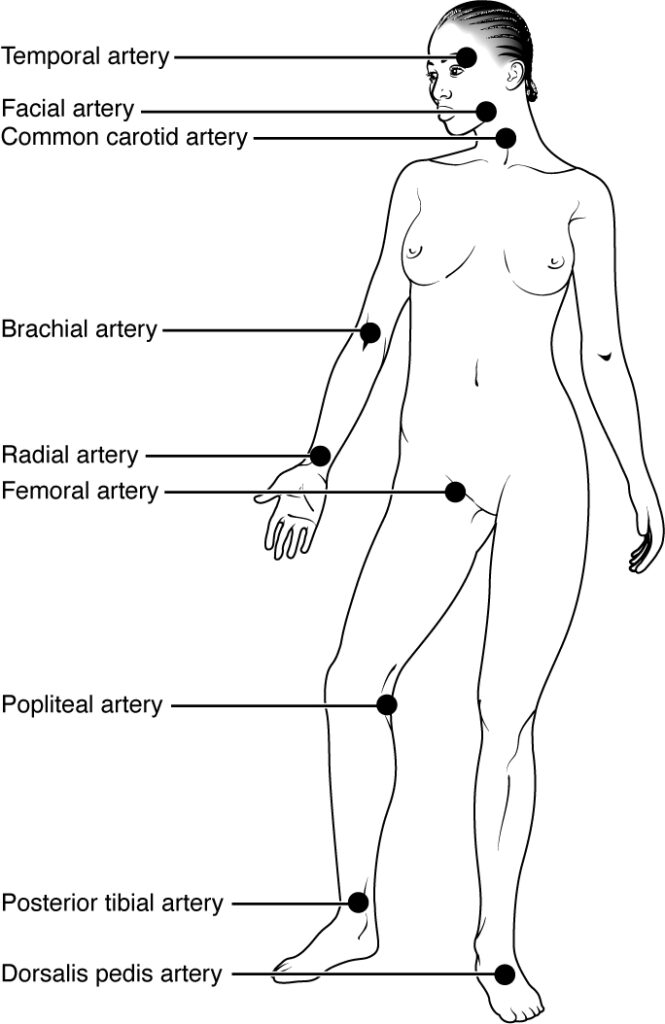
- Valutazione del polso arterioso: sedi di palpazione (carotideo, brachiale, radiale, femorale, popliteo, dorsale del piede, tibiale posteriore)
- Ispezione e palpazione delle arterie per caratteristiche (frequenza, ritmo, ampiezza, durata, forza, tensione, sincronìa)
- Auscultazione: soffi carotidei e soffi delle arterie renali
Valvulopatie
- Stenosi Mitralica e Aortica: soffi diastolici e sistolici, caratteristiche, eziopatogenesi
- Insufficienza Mitralica e Aortica: soffi sistolici e diastolici, caratteristiche, eziopatogenesi
🫁 Esame obiettivo polmonare
1. Linee di repere del torace
- Verticali:
- Medio-sternale
- Margino-sternale
- Para-sternale
- Emiclaveare
- Ascellare anteriore, media, posteriore
- Scapolare
- Spondiloidea
- Paravertebrale
- Orizzontali:
- Clavicolare
- Angolo-sternale
- Sotto-mammaria
- Xifo-costale
- Sopra-scapolare
- Angolare della scapola
2. Regioni del torace
- Anteriori:
- Regione sovraclaveare
- Regione sottoclaveare
- Regione mammaria
- Regione ipocondriaca
- Posteriori:
- Regione soprascapolare
- Regione scapolare
- Regione interscapolo-vertebrale
- Regione sottoscapolare
3. Polmoni e cavità toracica
- Apice sopra il terzo mediale della clavicola
- Margine inferiore a livello della VI, VIII costola e processo spinoso di T10 (T12 in inspirazione profonda)
- Biforcazione tracheale a livello dell'angolo sternale
4. Esame obiettivo del torace
- Posizione del Paziente:
- Seduto per esaminare la parete toracica posteriore
- Supino per esaminare la parete toracica anteriore
- Fasi dell'Esame:
- Ispezione
- Palpazione
- Percussione
- Auscultazione
- Ispezione:
- Deformità del torace
- Rapporto diametro antero-posteriore e laterale
- Inclinazione delle coste
- Retrazione anomala degli spazi intercostali
- Rigonfiamento espiratorio degli spazi intercostali
- Ritardo o alterazione dei movimenti respiratori
5. 👁️ Ispezione del torace
- Deformità:
- Torace cifotico, scoliotico, cifo-scoliotico
- Torace enfisematoso (a botte)
- Torace allungato, astenico, cilindrico, picnico, atletico, carenato, escavato
- Anomalie:
- Retrazioni circoscritte o diffuse
- Dilatazioni con le escursioni respiratorie
- Presenza di enfisema sottocutaneo
- Circoli venosi collaterali
- Edema bluastro a mantellina
6. Frequenza del respiro
- Normale: 14-18 atti respiratori al minuto
- Alterazioni:
- Tachipnea: respiro rapido e superficiale
- Iperpnea: respiro rapido e profondo
- Bradipnea: respiro lento
7. Ritmo del respiro
- Tipologie:
- Respiro di Cheyne-Stokes: alternanza di iperpnea e apnea
- Respiro atassico di Biot: irregolare e imprevedibile
- Respiro sospiroso o interciso: spesso di origine psicogena
- Respiro ostruttivo: fase espiratoria prolungata
8. Sforzo respiratorio
- Osservazioni:
- Utilizzo della muscolatura accessoria (narici, trapezi, scaleni, sternocleidomastoidei, addominali)
9. ✋🏼 Palpazione del torace
- Identificazione:
- Pulsazioni toraciche anormali
- Fremiti
- Crepitii
- Fluttuazioni
- Direzione dei reticoli venosi
- Aree di dolorabilità toracica (pleurica, neurite intercostale, costale, vertebrale, muscolare)
- Espansibilità della gabbia toracica
- Fremito vocale tattile (FVT)
10.👋🏼 Percussione del torace
- Significato:
- Determina se i tessuti sottostanti contengono aria, liquidi o sono compatti
- Delimita i margini dei polmoni (percussione topografica e comparativa)
- Caratteristiche del rumore percussorio:
- Altezza o tonalità
- Sonorità o intensità
- Durata
- Qualità
- Tipi di suoni:
- Suono chiaro polmonare
- Suono iperfonetico
- Suono timpanico
- Suono ipofonetico o subottuso
- Suono ottuso
11. 🩺 Auscultazione del torace
Youtube | Wheeze and Rhonchi: Lung Sounds For Beginners
Suoni respiratori normali
- Murmore vescicolare (Vesicular Breath Sounds) 🔊
- suono morbido, basso
- prolungato durante l’inspirazione, con un’espirazione più breve e meno intensa
- più evidente nelle zone periferiche del polmone
- Suono bronchiale (Bronchial Breath Sounds) 🔊
- suono più forte e più acuto
- fase espiratoria lunga almeno quanto l’inspiratoria
- si ausculta normalmente sopra la trachea e le grandi vie aeree
- Suono bronco-vescicolare (Bronchovesicular Breath Sounds) 🔊
- suoni intermedio tra i due precedenti
- inspirazione ed espirazione di durata simile
- normalmente presente nelle regioni parasternali anteriori e tra le scapole
Suoni respiratori patologici o avventizi (Adventitious Breath Sounds)
- Ronchi (Rhonchi) 🔊
- suoni bassi, gorgoglianti o risonanti, che ricordano un russare
- indicano secrezioni nelle vie aeree di medio-grande calibro e possono variare con la tosse
- Sibili (Wheezes) 🔊
- suoni acuti, musicali e prolungati, causati dal restringimento delle vie aeree
- tipici dell'asma o della BPCO
- Rantoli o Crepitii (Rales, Crackles) 🔊
- suoni brevi, discontinui, simili a uno scoppiettio, dovuti all'apertura improvvisa degli alveoli collassati o alla presenza di liquido negli spazi aerei
- possono essere fini (fine crackles) o grossolani (coarse crackles)
- Sfregamenti pleurici (Pleural Friction Rubs)
- suoni secchi, ruvidi e stridenti, simili al rumore di due superfici che sfregano tra loro
- indicano infiammazione pleurica
- Stridore (Stridor) 🔊
- suono acuto e aspro, di solito inspiratorio
- segno di ostruzione delle vie aeree superiori
- es. laringospasmo, edema laringeo, corpo estraneo
12. Condizioni Patologiche
| Condizione | Suono plessico | FVT (Fremito Vocale Tattile) | Suoni respiratori |
|---|---|---|---|
| Polmone normale | Normale | Normale | Murmure vescicolare dolce |
| Versamento pleurico | Ottuso | Ridotto o assente | Diminuzione del murmure vescicolare |
| Addensamento polmonare | Ottuso | Aumentato | Rantoli crepitanti, soffio bronchiale |
| Bronchite | Normale | Normale | Murmure vescicolare aspro, ronchi, rantoli |
| Enfisema polmonare | Iperfonetico | Ridotto | Murmure vescicolare ipotrasmesso |
| Pneumotorace | Timpanico | Ridotto o assente | Murmure vescicolare ipotrasmesso o assente, soffio bronchiale |
| Atelettasia | Ottuso | Ridotto o assente | Silenzio respiratorio |
| Asma 🔊 | Normale o iperfonetico (nella crisi) | Ridotto | Sibili espiratori diffusi, ronchi, prolungamento della fase espiratoria, riduzione del murmure vescicolare nei casi gravi |
| Edema polmonare in scompeso cardiaco 🔊 | Normale o leggermente ottuso | Normale o aumentato | Rantoli crepitanti (più evidenti nelle basi polmonari) |
| Croup 🔊 | Normale | Normale | Stridore inspiratorio, tosse abbaiante, riduzione del murmure vescicolare in casi gravi |
| COVID-19 🔊 | Normale o ottuso (in caso di polmonite) | Normale o aumentato (se polmonite) | Rantoli crepitanti fini (a vetro smerigliato), murmure vescicolare ridotto nelle zone coinvolte |
| Fumatore 🔊 | Normale o iperfonetico (se BPCO) | Normale o ridotto | Ronchi, sibili, murmure vescicolare ipotrasmesso se enfisema |
Valutare durante la visita
- Idratazione
- alvo
- diuresi
Ispezione, palpazione, percussione, auscultazione.
- EO generale:
- Pressione arteriosa omerale (PAO)
- Frequenza cardiaca (FC)
- Frequenza respiratoria (FR)
- Temperatura corporea (°C)
- Idratazione delle mucose
- Arti inferiori
- edema
- improntabile/teso
- simmetrico/asimmetrico
- dolorabilità alla compressione
- arto caldo/nella norma/freddo
- trofismo cutaneo regolare/cute eritematosa/
- petecchie/ecchimosi/ematomi
- edema
- EOC:
- toni cardiaci
- ritmici/aritmici
- sistolici (tum-ta)
- S1 (primo tono cardiaco)
- chiusura della mitrale (prevalentemente) e della tricuspide
- S1 forte } stesosi mitralica
- S1 debole } insufficienza mitralica
- S1 debole o assente } BAV 1°
- S1 (primo tono cardiaco)
- diastolici (tum-ta)
- S2 (secondo tono cardiaco)
- S3
- S4
- soffi
- polso
- radiale
- ulnare
- carotideo
- addominale aortico
- iliaco
- popliteo
- pedidio
- tibiale anteriore
- interosseo
- toni cardiaci
- EOP:
- murmure
- suoni aggiunti
- EOA:
- peristalsi
- dolente o dolorabile
- EON:
🧠 Anamnesi ed esame obiettivo neurologico
| Anamnesi | Storia clinica | Descrizione del problema principale |
| Storia familiare | Eventuali malattie neurologiche ereditarie | |
| Storia farmacologica | Farmaci in uso | |
| Stato mentale | Livello di coscienza | Vigile, soporoso, comatoso |
| Orientamento | Temporale, spaziale, personale | |
| Memoria | Breve e lungo termine | |
| Linguaggio | Afasia, disartria, parafasia | |
| Nervi cranici | Nervo olfattivo (I) | Percezione degli odori |
| Nervo ottico (II) | Acuità visiva, campo visivo, fondo oculare | |
| Nervo oculomotore (III) | Movimenti oculari, pupille | |
| Nervo trocleare (IV) | Movimento obliquo inferiore degli occhi | |
| Nervo trigemino (V) | Sensibilità facciale, forza masticatoria | |
| Nervo abducente (VI) | Movimento laterale degli occhi | |
| Nervo facciale (VII) | Mimica facciale, gusto | |
| Nervo vestibolococleare (VIII) | Udito, equilibrio | |
| Nervo glossofaringeo (IX) | Gusto, deglutizione | |
| Nervo vago (X) | Movimenti faringei | |
| Nervo accessorio (XI) | Movimenti del trapezio e sternocleidomastoideo | |
| Nervo ipoglosso (XII) | Movimento della lingua | |
| Sistema motorio | Forza muscolare | Valutazione su scala (0-5) |
| Tono muscolare | Ipotonia, ipertonia, spasticità | |
| Riflessi tendinei | Riflessi (bicipitale, tricipitale, rotuleo) | |
| Movimenti involontari | Tremori, fascicolazioni, atetosi | |
| Sistema sensoriale | Sensibilità superficiale | Tattile, dolorifica, termica |
| Sensibilità profonda | Propriocettiva, vibratoria | |
| Sensibilità corticale | Grafestesia, stereognosia | |
| Coordinazione | Prove di Romberg | Positivo o negativo |
| Prove indice-naso | Preciso, tremore intenzionale | |
| Prove tallone-ginocchio | Preciso, tremore intenzionale | |
| Andatura | Passo normale | Valutazione dell’andatura |
| Andatura tandem | Stabilità | |
| Esami supplementari | Elettromiografia (EMG) | Risultati |
| Risonanza magnetica (RM) | Risultati |
Prefatto di visita medica
Peso 73-74 Kg H 175 cm
PA 135/80 FC 100 Sat 97% in aa
Allergie non segnalate
Non comorbidità di rilievo
Cavo orale: deterso
EOC: toni validi e ritmici
EOP: MV presente bilateralmente, non rumori aggiunti
EOA: trattabile, non dolente, non dolorabile, peristalsi presente. Murphy e Blumberg neg
Non edemi declivi, Bauer e Homans neg.
Non adenopatie clinicamente sospette a livello delle stazioni laterocervicali, sovraclaveari o del cavo ascellare bilateralmente.
Ematochimici eseguiti in data __/__ u.s. con valori limiti di norma.
Non assume terapie continuative
Terapia prescritta:
Inoltre, a domicilio si consiglia:
Indagini richieste:
Conclusioni:
Referto prefatto compilativo
Allergie: non riferite
Comorbidità rilevanti:
Farmaci:
APP:
APR:
EO:
EOC:
EOP:
EOA:
EON:
Modello di visita medica (modello oncologico)
Prima visita o visita di controllo del __/__/____
Diagnosi:
Analisi molecolari:
Familiarità:
Fattori di rischio:
Anamnesi fisiologica:
Comorbidità:
Allergie:
Catetere venoso centrale:
Anamnesi oncologica:
Trattamenti oncologici:
Valutazione clinica:
Terapia prescritta:
Accertamenti eseguiti:
Terapia abituale del paziente:
A domicilio si consiglia:
Indagini richieste:
Conclusioni:
Prossimi appuntamenti:
Bibliografia
- J. Gordon Betts, Kelly A. Young, James A. Wise, Eddie Johnson, Brandon Poe, Dean H. Kruse, Oksana Korol, Jody E. Johnson, Mark Womble, Peter DeSaix
Anatomy and Physiology
OpenStax, Houston, Texas, 2022, (2°Ed)
Creative Common Attribution 4.0 (CC BY 4.0)
ISBN-13: 978-1-951693-42-8