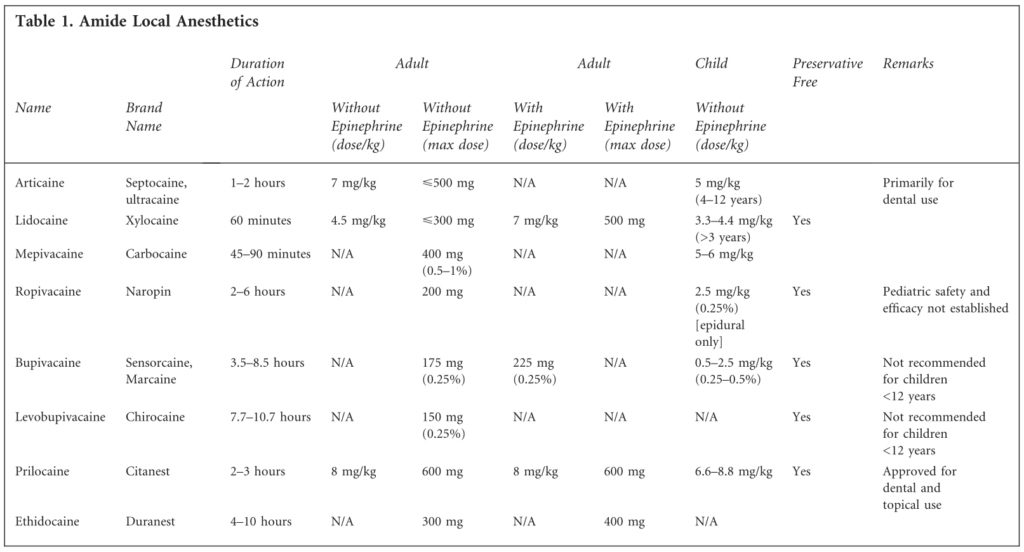
Anestesia locale
Le procedure che si svolgono senza assistenza anestesistica in sola anestesia locale sono:
- Angioplastiche e stenting arterioso
- Stenting iliaco
- Fistole artero-venose da dialisi
- Posizionamento e sostituzione pielostomia
- Ogni tipo di CVC
Anesetetici locali e mix
- Per i pazienti che non ricevono anestesia generale, può essere somministrata un'anestesia locale sottocutanea con lidocaina al 1% o al 2%, senza adrenalina.
- Per le procedure dove è prevista una lunga durata o un accesso superiore a 8 French, può essere preferibile una miscela equa di lidocaina e bupivacaina, comunemente chiamata "now-and-later", poiché la lidocaina ha un rapido insorgere e la bupivacaina ha una lunga durata d'azione, fornendo così anestesia sia durante che dopo la procedura.
- 10 mL di lidocaina + 10 mL di bupivacaina, in teoria sarebbe meglio usare due siringhe separate per non mischiare i due farmaci.
- Nei casi di arterie bersaglio di piccole dimensioni, una miscela contenente parti uguali di anestetico locale sottocutaneo e nitroglicerina potrebbe dilatare l'arteria bersaglio per agevolare l'intervento.
- La presenza di infiammazione in un tessuto crea un pH più basso e aumenta la porzione di anestetico in forma polare carica e diminuire la porzione di anestetico in forma apolare che può legarsi alla parete cellulare ed esercitare il suo effetto.
- E' molto difficile anestetizzare adeguatamente un tessuto infiammato
- L'aggiunta di bicarbonato da un lato tampona l'acidità di alcuni anestetici come la lidocaina mentre dall'altro porta ad un alcalinizzazione della zona aumentando la porzione di anestetico che lega la memebrana dei tessuti.
- Diversi studi hanno dimostrato che l'aggiunta di bicarbonato all'anestetico è il fattore di maggior rilievo nel determinare la riduzione del dolore percepito.
- L'anestesia locale ha inizialmente un effetto vasocostrittore sui vasi e successivamente (dopo alcune ore) può portare ad un effetto vasodilatatorio.
- L'aggiunta di adrenalina alla somministrazione può portare ad una vasodilatazione nel sito di iniezione e aumentare l'assorbimento dell'anestetico incrementandone l'effetto.
Controindicazioni
Sindorme di Brugada
- Nei pazienti con Sindrome di Brugada l’utilizzo di lidocaina è controindicato
- La lidocaina in quanto antiaritmico può teoricamente slatentizzare disturbi di conduzione cardiaca nei pazienti con Sindrome di Brugada
- I pazienti con Brugada di tipo II sono maggiormente a rischio
- In questi pazienti è possibile eseguire un anestesia locale usando la mepivacaina
- Questa è un anestetico locale che non rientra nella classe degli anti-aritmici
- La mepivacaina non va diluta con bicarbonato e presenta un tempo di onset più lungo (5 min circa)
Effetti collaterali
- A livello del sistema nervoso centrale si possono avere
- Vertigini
- "Senso di leggerezza"
- Tinnito
- Difficoltà a concentrarsi
- Le reazioni allergiche agli anestetici locali sono rare e sono più spesso dovute alla iniezione involontaria di anestetico in vaso
Principi di farmacologia dell’anestesia locale
Le terminazioni nervose bersaglio dell'anestesia locale si localizzano a livello:
- dell'epidermide
- del derma
- del periostio
- della pareti vascolari
- delle superfici articolari
A dipendenza del sito coinvolto le terminazioni nervose maggiormente interessate sono del tipo:
- Fibre Aδ - conduzione rapida (6-30 m/s) } dolore istantaneo con scopo di retrazione antalgica
- Fibre C - conduzione lenta (0,5-2 m/s) } dolore cronico protratto
Anestesia fasciale
- In due siringhe da 20 mL (40mL di soluzione totale)
- Mepivacaina ("Now") 2mg/kg + Ropivacaina ("Later") 3-4mg/kg
- Mepivacaina (Carbosen) 20mg/mL in fiale da 10mL
- Ropivacaina 10mg/mL in fiale da 10mL
- diluire con soluzione fisiologica fino a portare a 40mL totali
- Per un paziente di 75kg:
- 150mg Mepivacaina (7,5mL)
- 225 mg Rupivacaina (20mL)
- 12,5 mL di soluzione fisiologica
- Mepivacaina ("Now") 2mg/kg + Ropivacaina ("Later") 3-4mg/kg
- Pungere a livello del processo trasverso sull'emilato dell'emisoma da anestetizzare
- Infondere tutta la soluzione a livello del processo trasverso
- Avere a disposizione intralipid (antidoto) nel caso di puntura vascolare e somministrazione endovenosa di anestetico locale (lidocaina, mepivacaina, rupivacaina)
- Posologia per uso antidotico (non in scheda tecnica)
- Bolo iniziale 1,5 ml/Kg
- seguito da infusione continua 0,25 ml/Kg/min, da continuare fino al raggiungimento della stabilità emodinamica
- Il bolo può essere ripetuto ogni 3-5 minuti per una dose totale di 3 mL/kg, fino alla ripresa della circolazione spontanea
- La dose massima raccomandata é di 8 mL/kg
- Intralipid 20%, sacche da 100/250/500/1000mL
- Posologia per uso antidotico (non in scheda tecnica)
Anestesia sistemica e presenza degli anestesisti in sala
Le procedure che richiedono la presenza degli anestesisti in sala sono:
- Tutte le procedure biliari
- posizionamento e sostituzione di drenaggio biliare
- posizionamento e manutenzione TIPS
- controllo del dolore durante la dilatazione
- Posizionamento e sostituzione di pielostomie solo in pazienti sofferenti e complessi
- Termoablazioni
- Radiofrequenza
- Microonde
- Crioablazione
- In ogni altra procedura con pazienti complessi o sofferenti
Digiuno precedente alla sedazione
- Digiuno di 4 ore prima di anestesia locale
- Digiuno di 6 ore prima di sedazione
- Digiuno di 8 ore prima di anestesia sistemica
Lee MJ, Fanelli F, Haage P. Hausegger K, Van Lienden KP. Patient safety in interventional radiology: a CIRSE IR checklist. Cardiovasc Intervent Radiol 2012; 35 (02) 244-246
Analgo-sedazione generale
L'analgo-sedazione richiede esperienza e la necessità di saper gestire le vie aeree in caso di disventilazione e viene tipicamente eseguita con assistenza anestesiologica.
Prima di procedere a manovre di analgo-sedazione è importante valutare la presenza di strumenti di gestione delle vie aeree, la disponibilità di anestesista in caso di urgenza, il setting della procedura e la disponibilità di sale di risveglio e osservazione del paziente.
- Indispensabile la presenza di monitor per ECG, saturimetria, capnometria, PAO, temperatura
- la saturimetria indica l'assenza di ossigenazione ma può avere un ritardo fino a 3 minuti nel segnalare l'evento
- la capnometria indica immediatamente l'assenza di ventilazione
- PAO
- ECG
- Temperatura corporea
- Valutare possibili fattori di rischio anestesiologico:
- obesità
- anziani >70 anni
- BPCO
- anamnesi di apnee del sonno
- anamnesi di patologie cardiovascolari (infarto pregresso, ischemia, scompenso)
- Premedicazione con 1000mg di paracetamolo endovena (Perfalgan)
- possibile somministrare 2g di magnesio (dose 30-50 mg/kg) a scopo "anti-algesizzante"
- possibile somministrare 2-8mg di desametasone
- Premedicazione con 1mg di midazolam (Ipnovel)
- effetto amnestico anterogrado
- avere a disposizione antidoto (flumazenil 1/3 di fiala con infusione lenta)
- avere a disposizione ossigeno e pallone ambu
- il picco farmacocinetico di azione del farmaco si ha dopo 10 minuti dalla somministrazione
- In caso di dolore somministrare remifentanyl (50mcg, mezza fiala, ripetibile fino alla fiala completa 100mcg)
- avere a disposizione antidoto (naloxone)
- avere a disposizione ossigeno e pallone ambu
In picchi di dolore l'anestesista può somministrare propofol in bolo
Gestione delle vie aeree e ventilazione
La sedazione può portare al collasso della faringe posteriore e ostruzione della via aerea e la disventilazione
Tecniche di gestione delle vie aeree
- Sublussazione della mandibola
- Canula di Guedel
- Maschera faringea
- Intubazione
Bibliografia
- Pain Management in Interventional Radiology
- Goldsweig AM, Secemsky EA.
Vascular Access and Closure for Peripheral Arterial Intervention.
Interv Cardiol Clin. 2020 Apr;9(2):117-124.
doi: 10.1016/j.iccl.2019.11.001.
Epub 2020 Jan 31.
PMID: 32147114. - Best, C. A., Best, A. A., Best, T. J., & Hamilton, D. A. (2015).
Buffered lidocaine and bupivacaine mixture - the ideal local anesthetic solution?.
Plastic surgery (Oakville, Ont.), 23(2), 87–90.
https://doi.org/10.4172/plastic-surgery.1000913 - Do SH.
Magnesium: a versatile drug for anesthesiologists.
Korean J Anesthesiol. 2013 Jul;65(1):4-8.
doi: 10.4097/kjae.2013.65.1.4.
PMID: 23904932;
PMCID: PMC3726845.
Raccolta di immagini
puoi provare a cercare con un'altra parola chiave oppure consultare l'Atlante di Radnote