Diagnostica senologica dopo terapia neoadiuvante
- La TERAPIA NEOADIUVANTE viene proposta a pazienti con TUMORI LOCALMENTE AVANZATI
- per le quali il trattamento chirurgico non è possibile in prima istanza
- per infiltrazioni del muscolo
- per coinvolgimento importante del cavo ascellare
- per esteso interessamento mammario
- per questo motivo si è ideato un approccio terapeutico medico con lo scopo
- di ridurre il carico di malattia
- di consentire resezione chirurgiche meno demolitive
- per le quali il trattamento chirurgico non è possibile in prima istanza
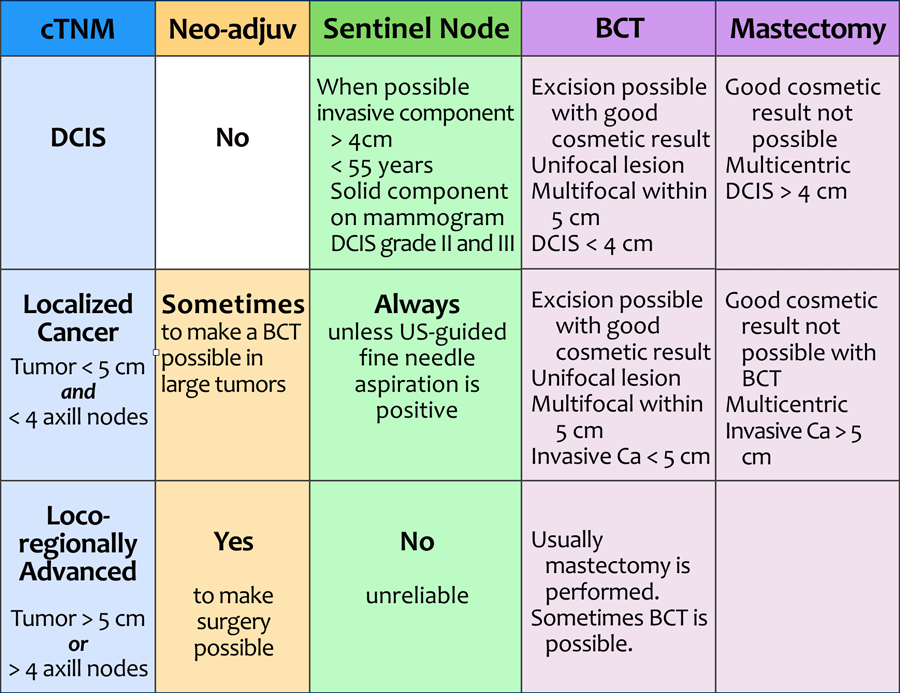
- Nell'ambito delle TERAPIE NEOADIUVANTI COLLABORANO
- il radiologo
- l’anatomopatologo
- il chirurgo
- l'oncologo
- Il RADIOLOGO è il primo ad effettuare le sue valutazioni e a segnalare eventuali reperti significativi
- il ruolo del radiologo è quello di effettuare per primo una stadiazione loco-regionale della malattia
- fornisce informazioni relative al grado di risposta al termine del trattamento
- permettendo un corretto planning chirurgico nell'eventualità di malattia residua
- il ruolo del radiologo è quello di effettuare per primo una stadiazione loco-regionale della malattia
- Un ruolo centrale è quello dell'ANATOMOPATOLOGO perché
- definisce la natura della lesione attraverso l'analisi del campione bioptico
- testa eventuali suscettibilità a terapie neoadiuvanti specifiche
- Nella diagnosi e nel monitoraggio della risposta alla terapia neoadiuvante
- valgono le stesse regole dell'iter diagnostico senologico classico
- tenendo presente che in questo caso la RISONANZA MAGNETICA riveste un ruolo centrale
- infatti aggiunge al dato morfologico informazioni di natura funzionale
- a fronte di un reperto mammografico immodificato rispetto al controllo pre-terapia
- la risonanza magnetica può esaltare o escludere la presenza di tessuto vitale residuo
- il gold standard per la valutazione della risposta rimane sempre la RM
- a fronte di un reperto mammografico immodificato rispetto al controllo pre-terapia
- infatti aggiunge al dato morfologico informazioni di natura funzionale
- Nella VALUTAZIONE PRE-TRATTAMENTO è importante
- valutare l'estensione della lesione
- valutare lo stato linfonodale
- eseguire multipli campionamenti agobioptici mirati
- per il bias legato alla eterogeneità strutturale di queste lesioni
- Prima della terapia è fondamentale MARCARE LA LESIONE
- in modo da sapere in ogni momento dove ritrovarla
- soprattutto per quelle situazioni in cui il carico di malattia si riduce a tal punto da non rendere più evidente la lesione
- il chirurgo deve sapere eventualmente dove intervenire
- soprattutto per quelle situazioni in cui il carico di malattia si riduce a tal punto da non rendere più evidente la lesione
- in modo da sapere in ogni momento dove ritrovarla
- l'ESAME CLINICO è uno dei punti nella valutazione di queste pazienti, nel pre- e post-terapia
- anche se nel complesso non può essere considerato così attendibile
- è sempre difficile determinare se un nodulo solido post-terapia rappresenta
- una recidiva
- o un’esito fibrotico
- è sempre difficile determinare se un nodulo solido post-terapia rappresenta
- anche se nel complesso non può essere considerato così attendibile
- La MX ha gli stessi limiti già visti per quanto riguarda la diagnosi
- la densità
- le caratteristiche morfologiche delle lesioni
- l’eventuale presenza di microcalcificazioni
- possono inficiarne l’attendibilità diagnostica
- Sicuramente grosse lesioni dense sono molto ben studiabili e monitorabili con la MX
- viceversa nel caso delle distorsioni architetturali
- è molto difficile determinare se eventuali riduzioni siano effettivamente legate alla risposta alla terapia
- viceversa nel caso delle distorsioni architetturali
- Per quanto riguarda invece le MICROCALCIFICAZIONI
- segno di necrosi
- è possibile assistere nel corso della terapia ad un incremento/decremento del loro numero
- senza che sia possibile determinare l’effettiva quota di tessuto patologico vitale
- al termine del trattamento possono comparire numerose microcalcificazioni
- conseguenza dello sviluppo di necrosi post-terapia
- oppure possibile che ci fossero già
- ma fossero mascherate dalla elevata densità della lesione
- La valutazione della DENSITÀ MAMMARIA
- se pre-terapia si evidenzia una mammella a struttura densa
- con il progredire del trattamento la densità mammaria si riduce
- la densità elevata della ghiandola fosse secondaria alla patologica sovversione strutturale
- con il progredire del trattamento la densità mammaria si riduce
- se pre-terapia si evidenzia una mammella a struttura densa
- La TOMOSINTESI ha un ruolo sia nella valutazione pre- che nella post-operatoria
- determina un aumento dell’accuratezza nella misurazione delle dimensioni delle lesioni
- permette di valutare meglio
- i margini
- le distorsioni
- le microcalcificazioni
- permette di valutare meglio
- determina un aumento dell’accuratezza nella misurazione delle dimensioni delle lesioni
- Dal punto di vista dell’appropriatezza, sia pre- che post-terapia
- la tomosintesi viene indicata come metodica utile
- fermo restando che il gold standard per la valutazione della risposta rimane sempre la RM
- L’ECOGRAFIA può essere d’aiuto
- soprattutto per la valutazione dei linfonodi ascellari
- per quanto la loro valutazione nel post-trattamento sia comunque complicata
- sia con l’ecografia che con la RM
- per quanto la loro valutazione nel post-trattamento sia comunque complicata
- uno dei grossi limiti dello studio ecografico è rappresentato dalle dimensioni della sonda
- in quanto non sono correttamente misurabili
- le lesioni di diametro >4cm
- le lesioni multifocali
- in quanto non sono correttamente misurabili
- soprattutto per la valutazione dei linfonodi ascellari
- Molto importante è anche il posizionamento di MARCATORI all’interno delle lesioni per favorire la loro localizzazione dopo il trattamento
- clips metalliche amagnetiche
- carbone vegetale
- dati basati sull’evidenza (EBM) dimostrano
- la radicalità delle resezioni sia inferiore
- nei casi in cui non si è provveduto alla marcatura delle lesioni
- con conseguente aumento del rischio di recidiva locale rispetto a lesioni marcate
- nei casi in cui non si è provveduto alla marcatura delle lesioni
- la radicalità delle resezioni sia inferiore
- Lo stesso concetto vale anche per il MONITORAGGIO DEI LINFONODI ASCELLARI
- i linfonodi da marcare sono:
- il linfonodo sentinella
- linfonodi con istologia positiva dopo ago-biopsia
- durante la resezione chirurgica vengono rimossi
- sia il linfonodo sentinella
- che il linfonodo marcato
- utile perché così anche l’anatomopatologo può fornire una valutazione più completa sulla risposta anche a livello linfonodale.
- durante la resezione chirurgica vengono rimossi
- i linfonodi da marcare sono:
Raccolta di immagini
Non sono state rilevate immagini associate all'espressione "Diagnostica senologica dopo terapia neoadiuvante"
puoi provare a cercare con un'altra parola chiave oppure consultare l'Atlante di Radnote
puoi provare a cercare con un'altra parola chiave oppure consultare l'Atlante di Radnote